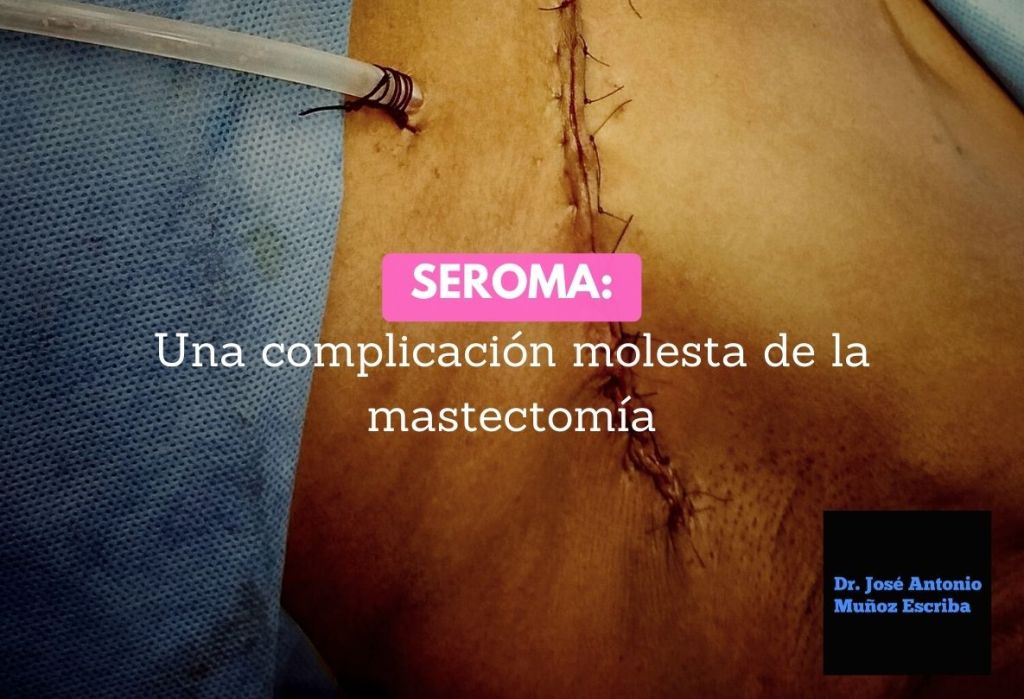
La formación de seromas constituye la complicación postoperatoria más frecuente tras la cirugía del cáncer de mama (1).
El seroma es un líquido seroso que contiene plasma sanguíneo y/o líquido linfático, que se acumula entre el músculo pectoral y los colgajos cutáneos así como en el espacio axilar tras la mastectomía.
Su incidencia es muy variable, con cifras que comprenden entre el 3% y más del 90% en los distintos reportes publicados. Una posible explicación de esta gran discrepancia es la clasificación subjetiva del seroma por parte de los cirujanos (2).
Numerosos artículos describen como causas que contribuyen a su formación a diversos factores como el tipo de cirugía mamaria realizada, la linfadenectomía axilar y el uso de electrocauterio durante la intervención.
Existen quienes describen a esta complicación como un «mal necesario» que se producirá de forma impredecible en un número predecible de pacientes (3).
En las pacientes que presentan esta afección usualmente se observa un aumento de volumen en el hemitórax donde se realizó la cirugía subyacente a la herida operatoria o su cicatriz, cuyas dimensiones van a depender de la cantidad de líquido acumulada; este cuadro clínico puede ir o no asociado a cambios en la coloración de la piel. Al palpar esta área presenta una consistencia blanda y por lo general no duele.
Esta complicación es molesta para la paciente, debido a que ocasiona frecuentes traslados a la consulta porque su tratamiento requiere de repetidas aspiraciones, pudiendo estas ocasionar infecciones del sitio quirúrgico. El seroma también es causa de retrasos en la cicatrización de las heridas e incluso necrosis del colgajo cutáneo en algunas, afortunadamente poco frecuentes, instancias (2).
Muchas son las estrategias utilizadas para tratar de prevenir su formación, dentro de las más utilizadas están el uso de vendajes compresivos o prendas de presión y la duración del drenaje, en donde se espera por un periodo de tiempo determinado hasta que el gasto colectado por este tenga una cantidad mínima previamente definida.
Si, como se mencionó al inicio del post, el líquido se acumula en el espacio existente entre el músculo pectoral y el colgajo cutáneo, es lógico pensar que si se oblitera este espacio muerto, por llamarlo de alguna manera, podría contribuir a disminuir la incidencia de esta complicación.
Esta premisa dió origen entonces a técnicas quirúrgicas donde los colgajos cutáneos son fijados al plano muscular subyacente, bien sea con suturas o algún tipo de adhesivo tisular.
Varios son los estudios llevados a cabo con el fín de evaluar la eficacia de estas técnicas de fijación en los que basados en evidencia, en la mayoría de estos, retrospectiva se concluye que la fijación mecánica del colgajo parece reducir la formación de seromas tras la mastectomía.
Quizás el estudio más importante hasta la fecha es el realizado en los Países Bajos denominado SAM por sus siglas en inglés de The Seroma Reduction After Mastectomy (4), desde el año 2014 al 2018 en un poco más de trescientos pacientes. Este trabajo se publicó en mayo del 2021, y es el que mejor nivel de evidencia médica presenta debido a que en la metodología empleada se aleatorizó a tres grupos de pacientes a quienes se les realizó una mastectomía; el primer grupo se sometió al cierre convencional de la herida, mientras que en el segundo se utilizaron suturas y en el tercer grupo se utilizó pegamento tisular.
En sus resultados, en comparación con el grupo de cierre convencional, se aspiró el seroma en menos pacientes cuando se realizó la fijación del colgajo con suturas y pegamento tisular, siendo esta diferencia estadísticamente significativa solo para el grupo en el que se utilizó suturas.
La fijación del colgajo no tuvo ningún efecto negativo sobre la movilidad del hombro, ni retracciones focales de la piel en los sitios de sutura o la cosmética.
Recomendando los autores a los cirujanos que utilicen suturas para la fijación del colgajo en pacientes sometidas a mastectomía.